Vaccinul este virusul insusi care se administreaza pacientului pentru a obtine imunizarea pentru virus. Mai jos aveti o documentare a celor doi termeni.
VIRUS
În biologie, un virus este un agent patogen inframicrobian, invizibil la microscopul optic, care nu are capacitatea de autoreproducere, ci este multiplicat de celula parazitată. Virusurile provoacă diverse boli infecțioase numite viroze.[1]
Virusurile reprezintă cea mai simplă formă de viață acelulară. Virusurile nu sunt considerate ființe vii, dar cu toate aceste dispun de material genetic, aflându-se la intersecția dintre viu și neviu. Spre deosebire de celelalte forme de viață, nu consuma hrană și nu produc energie.
Ca structură, virusul este o particulă submicroscopică, alcătuită dintr-o parte centrală numită genom viral, format din material genetic, care poate fi ADN sau ARN, și o teacă sau înveliș protector de natură proteică, numită capsidă. Capsida și genomul viral alcătuiesc nucleocapsida. La virusurile mai complexe mai apare un înveliș exterior de natură proteică numit pericapsidă, peplos sau anvelopă virală. Din punct de vedere al prezenței învelișului pericapsidal, virusurile se împart în două categorii: nude și învelite în peplos.
Istoric
- Existența unor microorganisme invizibile la microscop a fost intuită de Pasteur după ce toate încercările de a pune în evidență agentul turbării au părut a fi zadarnice.
- După unii precursori geniali (Edward Jenner, Pasteur), progresele în domeniul virologiei au rămas neînsemnate și până la începutul secolului al XX-lea, s-a vorbit în continuare de acele „ființe imaginare”, fără ca ele să fie cunoscute.
- Printre primii care au dovedit indirect, neavând la îndemână microscoapele actuale, a fost Martinus Beierink. Tatăl său care vindea tabac, a fost ruinat de boala numită mozaicul tutunului, care se credea pe atunci că este boală produsă de bacterii. Beierink a filtrat prin porțelan un triturat din frunze bolnave de tutun. Cu microscoapele vremii el n-a reușit să observe agentul patogen. Insă el presupune, după ce cu filtratul obținut a reușit să infecteze plante sănătoase, că agentul infecțios trebuie să fie ceva mai mic ca bacteria.[2]
- Cu ajutorul microscopului optic cu lumină ultravioletă (“ultramicroscopul“), se pot distinge obiecte până la o finețe dimensională de 0,15 μm, la măriri de 6.000-7.000 ori. Cu toate acestea, virusurile (inframicrobii), nu se pot observa cu aceste microscoape. Observarea lor cere o mărire de ordinul 10.000-15.000 ori, ceea ce nu se poate obține cu microscopul optic, deoarece astfel de măriri necesită puteri separatoare de 0,2 μm.
- La sfârșitul secolului al XIX-lea, s-a reușit detectarea lor printr-o metodă indirectă; după triturarea țesuturilor care le conțin, virusurile traversează filtrele și prin injectare transmit o anumită boală, astfel că li s-a atribuit denumirea de virusuri filtrante.
- Lucrările lui R. Degkwitz (1927) și T. Taniguchi (1935) au demonstrat că rujeola este cauzată de un virus. La fel și rubeola. Aceste două virusuri vor fi cultivate ulterior de Enders (1962).
- În 1935, W. M. Stanley izolează o „proteină” și demonstrează că inocularea acesteia unor plante provoacă boala numită mozaicul tutunului; de asemenea, arată că „proteina” păstrează această proprietate și după cristalizare; Bowden și Pirie îi confirmă descoperirile în 1937. Ulterior s-a văzut că de fapt era vorba de un acid nucleic cu un înveliș de natură proteică; în cazul virusurilor patogene pentru animale, aceste două componente pot, în anumite condiții, să se separe.
- În 1939, G. Kausche, E. Pfankuch și E. Ruska au început să studieze virusurile la microscopul electronic.
- În 1943, Goodpasture este inițiatorul infectării membranei alantoidiene a oului embrionat de pui (variola aviară, vaccina, herpesul), care va fi dezvoltată de F. M. Burnet și colaboratorii săi, iar apoi de mulți alții (Levaditi, Myakawa, etc).
- După ce demonstrează că la baza reproducerii virusului mozaicului tutunului stă ARN-ul, Heinz Fraenkel-Conrat arată în 1955 împreună cu Robley Williams că un virus funcțional poate fi obținut din ARN purificat și o proteină, acestea două unindu-se spontan (proteina învelește materialul genetic), – deci aceasta este cea mai stabilă structură (cu energia cea mai mică) -, și este foarte probabil ca acesta să fie și mecanismul de formare a virusului în celula gazdă.
- În 1958, Stanley a stabilit că ceea ce credea a fi „proteina” virusului mozaicului tutunului are proprietățile moleculelor chimice dar dispune și de capacitatea de a se reproduce și de a se transforma.
Proprietăți
- Din punct de vedere chimic virusurile sunt constituite din nucleoproteide. La un înalt grad de puritate ele pot cristaliza.
- La virusul herpesului capsida este prevăzută cu prelungiri proteinice (capsomeri) care acoperă toată suprafața virionului.
- Deosebiri față de bacterii:
- Virusurile au dimensiuni foarte mici (de la 8 nm până la 500 nm, astfel că pot traversa filtrele poroase ce rețin bacteriile).
- Reproducerea virusurilor este posibilă numai în interiorul celulelor vii, în organisme sau în medii de cultură care conțin astfel de celule.
- Au rezistență mare la glicerină și la solvenții lipoidelor, față de care sunt sensibili majoritatea microbilor.
- Virusurile sunt agenți patogeni ai unor boli denumite generic viroze.
- În general, virusurile dau imunitate, dar infecția poate fi determinată și de acizii nucleici extrași din virusuri; în acest caz nu se obține imunizare, datorită lipsei proteinei.
- Exemple: virusul variolei, virusul turbării, virusul encefalitei, HIV, virusul gripal, etc.
- Există și viroze ale plantelor, cel mai cunoscut agent fiind Virusul mozaicului tutunului.
- Alte viroze ale plantelor: mozaicul castraveților, viroza mozaicului porumbului, răsucirea frunzelor de cartof, bășicarea frunzelor de piersic.
- Viroze ale animalelor: febra aftoasă, turbarea, pesta porcină, aviară, ovină.
- Viroze ale oamenilor: turbarea, gripa, oreionul, varicela, variola, poliomielita.
Clasificare
- Încrengătura Virophyta cuprinde numai ordinul Virales, împărțit în 3 subordine:
- Subordinul Phytophagineae (virusurile plantelor), cuprinzând ribovirusuri care produc fitoviroze.
- Subordinul Zoophagineae (virusurile animalelor), grupând dezoxivirusuri sau adenovirusuri care parazitează animalele și omul (virusul gripei, turbării, poliomelitei, variolei etc.)
- Subordinul Fhagineae (virusuri bacteriofage), grupează adenovirusuri parazite în celulele bacteriene, distruse prin liză.
- După gazda care îi primește, se împart în patru grupe:
- virusuri patogene pentru bacterii: bacteriofagi:
- virusuri patogene pentru vegetalele superioare: virusurile plantelor;
- virusuri patogene pentru nevertebrate: virusurile insectelor;
- virusuri patogene pentru vertebrate, cuprinzând cinci grupe:
- virusuri al căror tropism este marcat pentru ectoderm (vaccin, variolă),
- virusuri neurotrope pure (turbare),
- virusuri endoteliomezodermice (limfogranulomatoză venerică la om),
- virusuri septicemice (rujeolă, rubeolă),
- virusuri proliferative (sarcomul lui Roux, leucoze și leucemii transmisibile).
- După proprietățile fizico-chimice:
- După tipul de acid nucleic pe care îl conțin (clasificarea actuală uzuală)
- Virusuri care conțin în genomul lor ARN sau ribovirusuri
- Virusuri care conțin în genomul lor ADN sau deoxiribovirusuri
VACCIN
Vaccinarea este o metodă de imunizare activă, profilactică, împotriva unor boli, prin inocularea unui vaccin.
Vaccinurile sunt preparate biologice dotate cu proprietăți antigenice, care declanșează apariția răspunsului imun la organismele supuse vaccinării.
Protecția imunologică se instalează după un interval de timp variabil de la inoculare (săptămâni, luni), în funcție de vaccin, și este de lungă durată (ani).
Vaccinarea și termenul de vaccin au fost introduse în medicină de medicul generalist englez Edward Jenner, în anul 1796, cu ocazia descoperirii primului vaccin, împotriva variolei.
În prezent toate țările și-au elaborat propriile scheme naționale de vaccinare împotriva bolilor infecțioase. În România, vaccinarea copiilor începe de la vârsta de 2 ore, cu administrarea primei doze de vaccin împotriva hepatitei B.
Vaccinoprofilaxia se poate realiza:
- în cadru organizat, prin campanii de vaccinare înscrise în programele obligatorii de imunizare din fiecare țară
- în situația declanșării unor focare infecto-contagioase ale căror boli beneficiază de un vaccin corespunzător
- opțional, pentru profilaxia bolilor pentru care există vaccin specific, dar care nu este inclus în programele obligatorii de imunizare.
Producție
Cercetarea și dezvoltarea unui vaccin durează între 12-15 ani.[1]
Ciclurile de producție al vaccinurilor sunt foarte lungi. De exemplu, în cazul vaccinului gripal este nevoie de 3-6 luni, în timp ce pentru vaccinul hexavalent este nevoie de 22-24 de luni.[2]
Clasificarea vaccinurilor
După mecanismul de acțiune
- Vaccinuri care acționează prin activarea mecanismelor imunității umorale (producerea activă de anticorpi specifici de către organismul vaccinat). Din această categorie fac parte majoritatea vaccinurilor.
- Vaccinuri care acționează prin activarea mecanismelor imunității celulare: vaccinul BCG (împotriva tuberculozei).
După conținutul biologic
- Vaccinuri care conțin microorganisme vii atenuate
- Vaccinuri care conțin microorganisme inactivate
- Vaccinuri care conțin componente microbiene purificate, proteice sau polizaharidice conjugate proteic
- Vaccinuri care conțin proteine recombinate
- Vaccinuri care conțin anatoxine
După specia țintă
- Vaccinuri de uz uman
- Vaccinuri de uz veterinar
Vaccinarea la om
Istoric
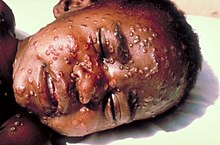
Din cele mai vechi timpuri au existat încercări de a preveni bolile contagioase cu mortalitate ridicată, cum ar fi variola, cu o rată a mortalității de 30%. Într-un text din jurul anului 1500 î.e.n., există descrierea unui procedeu empiric de imunizare împotriva variolei (variolizarea), care îi este atribuit lui Dhanwantari, părintele medicinei vedice:
Se ia pe vârful unei lanțete lichidul pustulei și se fac înțepături în braț, între umăr și cot, până când apare sângele; pe urmă se amestecă lichidul cu sânge, după care febra va apărea.
În secolul III î.e.n., în China și India se practica o metodă de variolizare, folosindu-se un fel de liofilizat primitiv: se luau cruste de la bolnavi, se măcinau, și pulberea obținută se administra celor sănătoși prin insuflație nazală. În Tibet, variolizarea se practica prin scarificare cu un mănunchi de ace înmuiate în lichidul pustulos. Metoda s-a răspândit în Asia. În 1718, lady Mary Wortley Montague, soția ambasadorului britanic în Imperiul Otoman, descrie un procedeu similar de variolizare a copiilor, utilizat în Turcia. Își supune copilul acestui procedeu și se preocupă de popularizarea lui. Metoda de variolizare prin scarificare s-a răspândit în secolul XVIII în Europa și SUA. Variolizarea avea drept rezultat o infecție mai puțin gravă, cu o rată a mortalității de zece ori mai mică decât cea asociată infecției naturale. Numărul de decese ca urmare a aplicării acestui procedeu era totuși ridicat.
Și în Țările Române se practicau diferite metode preventive împotriva variolei. În Transilvania și Valahia se practica un procedeu numit ultuire (var. altuire, oltuire): se scăldau copiii nou-născuți în lapte provenit de la vacile bolnave de variola vacilor, care aveau pe uger pustule de variolă. În Banat se practica o metodă de variolizare care a fost descrisă de italianul Francesco Griselini, în lucrarea sa din anul 1780, Încercare de istorie politică și naturală a Banatului Timișoarei:
Acolo unde se știe că în sat ori în vecinătate un copil ar avea vărsatul cel bun, numit de români „bubat ăl mare” sau erupția cea mare, se cumpără de la mamă, potrivit vechiului obicei, substanța secretată – de un creițar pentru un singur copil, de doi sau trei creițari dacă trebuie inoculați mai mulți copii. Mai întâi se cercetează dacă bubele sunt de natură bună ori rea, numite de români „bubat ăl mic”, adică erupția cea mică. Dacă se constată că sunt de natură bună, o astfel de pustulă este spartă cu un ac, iar substanța se stoarce într-o cutiuță de lemn tare, anume confecționată în acest scop. Grăbind acasă cu această secreție, ea este administrată în mai multe feluri: fie că se toarnă pe partea cea mai cărnoasă a brațului copilului care urmează a fi inoculat, frecându-se cu o bucată de pânză spartă, atâta vreme până ce porțiunea se înroșește și se inflamează, fie că se produce o mică rană în același loc și se varsă o picătură din otrava de bubat, legându-se apoi rana cu o bucată de pânză veche. Cu asta totul s-a terminat.
La sfârșitul secolului XVIII, pe când era ucenicul unui chirurg de țară în Berkeley, Edward Jenner (1749 – 1823), observă că mulgătoarele de la ferme, care se îmbolnăveau de vaccină (variola vacilor, care produce o formă ușoară de boală la om, limitată la o erupție pustuloasă pe mâini), nu se mai îmbolnăveau ulterior de vărsatul negru (variola umană). Jenner își continuă studiile medicale la Londra, sub îndrumarea profesorului John Hunter. Se pare că i-a vorbit profesorului său despre observațiile sale, iar acesta i-ar fi replicat: Nu te gândi, Jenner, încearcă! Se reîntoarce în Berkeley pentru a practica medicina. În luna mai a anului 1796, la o fermă din împrejurimi izbucnește o epidemie de vaccină (variola vacilor). Și Jenner are ocazia să experimenteze un procedeu empiric, asemănător cu variolizarea, dar folosind lichid din pustulele unei femei bolnave de variola vacilor. Pe 14 mai 1796, el face două incizii mici în brațul unui băiețel de 8 ani, James Phipps, peste care aplică puroi colectat dintr-o pustulă a unei mulgătoare bolnave de variola vacilor. La locul inciziei s-a produs o pustulă asemănătoare celei din variolă, care s-a vindecat în scurt timp. Pentru a verifica eficiența procedurii, șase săptămâni mai târziu, pe 1 iulie, Jenner îl infectează deliberat pe Phipps cu variolă umană, dar Phipps nu face boala. Încurajat de acest rezultat, Jenner repetă experiența pe încă 8 copii, inclusiv fiul său, obținând același efect. Întocmește un raport, pe care îl trimite la Royal Society. Raportul este respins, deoarece argumentația este considerată insuficientă. După mai multe experimente, Jenner își completează lucrarea și o publică singur, sub titlul Anchetă asupra cauzelor și efectelor vaccinei variolei, o boală care a fost descoperită în unele comitate din vestul Angliei, în special în Gloucester, și cunoscută sub denumirea de „variola vacilor”.
Jenner a denumit vaccin substanța folosită pentru transmiterea variolei vacilor, după denumirea în limba latină a acestei boli (lat. vaccinia, derivat din lat. vacca – vacă). El a denumit vaccinare procedeul utilizat pentru protejare împotriva variolei. Lumea medicală, reticentă la început, a sfârșit prin a accepta metoda de vaccinare a medicului englez, care s-a extins rapid în Europa, deși cauza bolii rămânea necunoscută. Cu toate acestea, vaccinarea a întâmpinat o serie de dificultăți la începutul secolului XIX, legate de ruperea lanțului de propagare a vaccinului și de transmiterea sifilisului, ca urmare a vaccinării prin metoda braț-la-braț. În 1805 se dezvoltă o nouă tehnică de producere a vaccinului (din piei de vite bolnave de variola vacilor), care înlătură pericolul contagiunii inter-umane cu alte boli. Această tehnică înlocuiește treptat tehnica lui Jenner, vaccinarea braț-la-braț fiind interzisă în Anglia la sfârșitul secolului XIX.
În prima jumătate a secolului XIX vaccinarea rămâne o metodă empirică, cu aplicabilitate limitată la o singură boală: variola. Abia în a doua jumătate a secolului XIX, fenomenul capătă o explicație științifică. În 1857, Louis Pasteur demonstrează că bolile infecțioase sunt produse de microorganisme, care pot fi crescute și studiate. El formulează teoria germenilor patogeni în anul 1864. În 1876, Robert Koch descoperă agentul etiologic al antraxului (Bacillus anthracis) și, în 1881, agentul TBC, (Mycobacterium tuberculosis). În 1880, Pasteur dovedește că se poate asigura protecție împotriva bolilor infecțioase prin injectarea unor microorganisme atenuate în corp. După câteva probe reușite pentru prevenirea holerei, antraxului și erizipelului porcin, în 1881, Pasteur, împreună cu Emile Roux, reușește să prepare primul vaccin împotriva antraxului și, în 1885, primul vaccin împotriva rabiei, deschizând calea imunizării active fundamentate științific. În semn de omagiu față de Edward Jenner, Louis Pasteur propune ca numele de vaccinare să fie extins la toate procedurile de protejare împotriva maladiilor prin inocularea unei substanțe externe.
Prin diversificarea vaccinurilor și extinderea metodelor de preparare și a gamei de boli acoperite, la sfârșitul secolului XIX apar primele programe naționale de vaccinare. În aceeași perioadă se descoperă și prima metodă de imunizare pasivă, seroterapia. În 1890 Paul Ehrlich, Emil von Behring și Shibasaburo Kitasato reușesc să folosească cu succes seruri imune contra difteriei și tetanosului. Acestor studii de imunizare pasivă prin seroterapie le vor urma programe de imunizare activă prin vaccinare.
În 1896, Pfeiffer și Kolle în Germania și Wright, în Anglia, concep primul vaccin pentru uz uman împotriva febrei tifoide. Wright evaluează eficiența vaccinării pe 2.835 voluntari din armata britanică. Rezultatele obținute determină Armata Britanică să ia decizia de a vaccina toate trupele care se îmbarcau pentru Războiul cu burii, din Africa de Sud (1899-1902). După sfârșitul Primului Război Mondial, vaccinarea împotriva febrei tifoide, deși nu era obligatorie, a fost larg răspândită în Armata Britanică.
În secolului XX, tehnicile de imunizare cunosc un progres fără precedent. În 1908, Albert Calmette și veterinarul Camille Guérin încep să lucreze la obținerea unui vaccin împotriva tuberculozei, pornind de la un tip de Mycobacterium bovis patogen izolat dintr-o leziune de mastită tuberculoasă a unei vaci. Prin pasaje repetate pe animale (reinjectări) la fiecare 3 săptămâni, timp de 13 ani, bacilul își pierde virulența, păstrându-și însă capacitatea imunogenă. Vaccinul antituberculos pentru uz uman, cu bacil tuberculos bovin atenuat, este introdus în practica medicală în anul 1921, sub denumirea de vaccin BCG (prescurtare de la bacilul atenuat, numit bacil Calmette-Guerin). Folosirea lui se extinde rapid. În 1930, la Lübeck se produce un accident de vaccinare de proporții: mor de tuberculoză 25% din cei 251 de copii vaccinați cu un lot de vaccin BCG contaminat accidental în laborator cu bacili tubesculoși virulenți. Accidentul postvaccinal este urmat de procesul Calmette, în care vaccinul BCG este incriminat inițial drept cauză a deceselor. Eroarea este descoperită și vaccinul BCG este reabilitat.
În 1923, Alexander Glenny și Barbara Hopkins arată că formolul poate fi utilizat pentru eliminarea virulenței toxinei difterice. În același an, Gaston Ramon descoperă că produsul obținut prin tratarea chimică a toxinei difterice cu formaldehidă este lipsit de toxicitate, dar își păstrează puterea imunogenă specifică. Vaccinurile obținute prin acest procedeu chimic de eliminare a virulenței toxinelor sunt cunoscute sub numele de anatoxine (în țările de limba engleză se folosește denumirea de toxoizi). Primele vaccinuri cu anatoxină au fost introduse de Gaston Ramon: vaccinul antidifteric (1923) și vaccinul antitetanic (1927).
Dezvoltarea vaccinurilor împotriva febrei galbene (antiamarilice) a început cu izolarea, în 1927, a tipurilor Asibi și franceze. Inițial s-au dezvoltat vaccinuri inactivate, care nu au oferit rezultatele așteptate. Ulterior s-au dezvoltat vaccinuri cu virus viu atenuat, care s-au dovedit eficiente.
În 1935, pornind de la un virus din tipul Nakayama izolat de la un pacient, s-a dezvoltat un vaccin împotriva encefalitei japoneze, pe creier de șoareci nou-născuți. Vaccinarea a avut ca rezultat scăderea numărului de cazuri de îmbolnăvire.
După Al Doilea Război Mondial sunt descoperite și intră în uz cel puțin 22 de vaccinuri. La sfârșitul anilor 1940 sunt disponibile primele vaccinuri împotriva tusei convulsive, boală numită și pertusis. Sunt vaccinuri celulare, la a căror elaborare se lucra din anii 1930. La sfârșitul secolului XX vor fi descoperite vaccinurile pertusis acelulare, cu mai puține riscuri și efecte secundare. În prezent există tendința, în țările dezvoltate, ca vaccinul celular să fie înlocuit cu vaccinul acelular.
În 1950, Koprowski testează pe om primul prototip de vaccin polio viu, dezvoltat pornind de la un tip viral de la șoarece. Primul vaccin comercializat împotriva poliomielitei a fost însă vaccinul poliomielitic injectabil compus din viruși inactivați (VPI), descoperit de Jonas Salk. Vaccinul a fost dezvoltat pornind de la o tehnică de cultură a țesuturilor pusă la punct de John Enders, Thomas Weller și Frederick Robbins. La scurtă vreme Albert Sabin introduce vaccinul poliomielitic oral constituit din tipuri virale atenuate (VPO). Mult mai avantajoase ca preț și mai ușor de administrat, vaccinurile orale împotriva poliomielitei au larg fost folosite în campania OMS de eradicare a poliomielitei, permițând eradicarea poliomielitei în multe țări ale lumii.
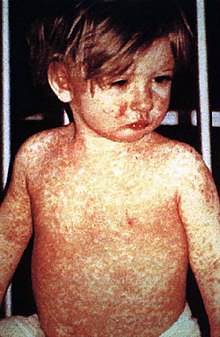
În anul 1954, Enders și Peebles descoperă virusul rujeolei (pojarului). Imediat după descoperirea virusului, Enders și colectivul său demarează cercetarea vizând producerea unui vaccin împotriva bolii. La sfârșitul anilor 1950 reușesc să producă un vaccin cu virus rujeolos viu atenuat, după pasaje succesive ale tulpinii virale Edmonston B pe diferite culturi de celule. Către jumătatea anilor 1960 apare un nou tip de vaccin, hiper-atenuat, premergător al vaccinurilor anti-rujeolice din zilele noastre. În prezent vaccinarea împotriva rujeolei (pojarului) se face cu vaccinuri vii atenuate, pentru producerea cărora se folosește una dintre cele 3 tulpini de virus rujeolos atenuat: tulpina Schwarz, tulpina Moraten și tulpina Edmonston Zagreb.
În 1982 apar primele vaccinuri eficiente împotriva hepatitei B, dezvoltate folosind antigen HBs colectat din plasma pacienților cu infecții cronice. Ulterior s-au dezvoltat tehnologii recombinate pentru producerea antigenului HBs pe scară largă. Astăzi se folosesc vaccinuri recombinate, produse prin inginerie genetică la prețuri relativ reduse. Introducerea vaccinării profilactice de masă împotriva hepatitei B a fost recomandată de OMS din 1991. În țările în care vaccinarea a fost introdusă în programele naționale de imunizare, s-a înregistrat o scădere remarcabilă a incidenței hepatitei B printre nou-născuți, copii și adolescenți. Totuși, hepatita B rămâne o problemă majoră de sănătate publică deoarece nu toate țările au introdus vaccinarea obligatorie împotriva bolii.
În anii ’90 au fost dezvoltate vaccinuri împotriva rotavirusurilor responsabile de unele gastroenterite infecțioase, frecvente la sugari și copiii mici.
| Boala | Înainte de introducerea vaccinării (anul) |
După introducerea vaccinării (anul) |
|---|---|---|
| Difterie | 175.885 (1922) |
1 (1998) |
| Haemophilus Influenzae tip B | 20.000 (1982) |
54 (1998) |
| Tuse convulsivă | 147.271 (1925) |
6.279 (1998) |
| Rujeolă | 503.282 (1962) |
89 (1998) |
| Oreion | 152.209 (1968) |
606 (1998) |
| Variolă | 48.164 (1904) |
0 (1998) |
| Rubeolă | 47.745 (1968) |
345 (1998) |
Programele de vaccinare în masă au avut un impact considerabil în medicina preventivă, contribuind la reducerea numărului de cazuri de difterie, tetanos, tuse convulsivă, rujeolă, rubeolă, oreion și hepatită virală B în majoritatea țărilor industrializate.
Eficiența vaccinării este demonstrată prin dovezi statistice, care indică fără dubii o scădere importantă a numărului de cazuri de îmbolnăvire prin agenți infecțioși acoperiți de vaccinuri, după introducerea vaccinării în masă. Cel mai semnificativ rezultat obținut până în prezent printr-un program de vaccinare în masă a fost eradicarea variolei, recunoscută oficial de Organizația Mondială a Sănătății la 9 decembrie 1979. Ultimul caz de variolă naturală din lume a fost înregistrat în Somalia la data de 26 octombrie 1977.
În prezent, există 26 de boli infecțioase care pot fi prevenite prin vaccinare, dar acest număr este în creștere. Sunt în curs de desfășurare sute de proiecte de cercetare pentru dezvoltarea de noi vaccinuri. Poliomielita este în curs de eradicare, printr-un program al O.M.S., obiectivul propus fiind obținerea certificării mondiale a eradicării poliomielitei, până la sfârșitul anului 2008. Chiar dacă acest termen se va prelungi, eradicarea poliomielitei va deveni, cu siguranță, o certitudine în anii următori.
Vaccinări cu recomandare generală
Sunt vaccinările cuprinse în programele naționale de vaccinare ale fiecărei țări, care sunt recomandate pentru toată populația țării respective și se efectuează gratuit. În continuare ne vom referi la vaccinările recomandate prin schema nationala care se efectuează în România.
- Vaccinarea BCG
Profilaxia primară a tuberculozei (TBC) se face prin vaccinare cu bacilul Calmette Guerin (BCG), Mycobacterium bovis viu, atenuat. Eficienta vaccinului este controversata. Rata de protecție în diferite țări ale lumii, variază de la 0 la 80 %, în funcție de prevalența bolii și de eficacitatea vaccinării. În unele țări, de ex. în SUA, nu se folosește vaccinarea BCG de rutină, datorită scăderii numărului cazurilor de tuberculoză si din cauza reacțiilor adverse, care pot fi grave.
Vaccinul BCG se administrează în doză unică, intradermic, în regiunea deltoidiană, nou născuților cu greutatea la naștere mai mare de 2500 grame, între vârsta de 2-7 zile și 2 luni. În clasa a VIII-a (la vârsta de 13-14 ani) se administrează o nouă doză de vaccin BCG, numai dacă rezultatul testării IDR la tuberculină este negativ (sub 9 mm). Injecția este foarte dureroasă. Reacția postvaccinală poate fi destul de neplăcută, iar timpul de vindecare al leziunii postvaccinale poate ajunge și la 6 luni, în caz de ulcerație si abces. Intensitatea reacției postvaccinale crește odata cu vârsta, de aceea în ultimii ani s-a renunțat la vaccinarea din clasele a VIII-a și a XII-a.
Din cauza eficienței controversate a vaccinului BCG și a efectelor secundare ale acestuia s-a încercat producerea unui nou vaccin împotriva tuberculozei, folosind ADN recombinat (fragmente foarte apropiate de ADN-ul nativ sau chiar micobacterii atenuate) însă, la testarea pe modelele animale, rezultatele obținute s-au dovedit inferioare celor obținute cu vaccinul BCG.
- Vaccinarea DiTePer (împotriva difteriei, tetanosului și tusei convulsive)
Este recomandata la vârsta de 2, 4, 6 luni, cu rapelul 1 la vârsta de 12 luni și rapelul 2 între 30-36 de luni. Seroconversia este maximă după minim 3 doze vaccinale, iar riscul de îmbolnăvire scade cu 96-97% între 1 și 4 ani. Vaccinul furnizat în cadrul programului național de imunizări este un trivaccin ce conține anatoxină difterică purificată, anatoxină tetanică purificată și Bordetella pertusis inactivată (vaccin pertusis celular). Convulsiile apar la aproximativ 57 / 100.000 doze de vaccin pertusis celular, riscul fiind mai mare la copii cu istoric familial de convulsii. Encefalopatia acută este semnalată la 6,8 / 1 milion de doze de vaccin pertusis celular, cu risc maxim de deces în primele 7 zile.
Există posibilitatea de a opta pentru variante de vaccinuri cu componentă pertusis acelulară. Aceste vaccinuri se pot procura, contra cost, din farmacii. Se administrează după aceeași schemă de vaccinare. La formele acelulare de vaccin pertusis (DTaP) reacțiile adverse locale și sistemice sunt semnificativ scăzute, comparativ cu vaccinurile DTP celulare clasice.
- Vaccinarea DT (împotriva difteriei și tetanosului)
Se efectuează cu vaccin bivalent ce contine anatoxină difterică purificată și anatoxină tetanică purificată. Vaccinul DT se administrează fie ca doză de rapel la copilul mare, după primovaccinarea DiTePer din primii ani de viață, fie ca primovaccinare la copiii mari și adulții nevaccinați sau cu antecedente incerte de vaccinare. Pentru rapelurile la adulții corect vaccinați anterior se folosesc vaccinurile dT, care conțin o cantitate de anatoxină difterică mai mică decât vaccinul DT, suficientă pentru a menține imnitatea dobândită prin vaccinările anterioare.
La copilul mare corect imunizat anterior, se administrează o doză de DT în clasa I (la vârsta de 6-7 ani) și în clasa a VIII-a (la 13-14 ani).
La copiii mari și adulții nevaccinați sau cu antecedente incerte de vaccinare, se efectuează primovaccinarea DT cu același număr de doze și aceleași intervale de administrare ca la vaccinarea DTP.
La adulții corect imunizați anterior, se administrează doze de rapel la interval de 10 ani cu vaccin dT.
La gravide, se administrează o doză de vaccin dT în luna a 8-a de sarcină. Vaccinarea se efectuează în scopul de a asigura un titru de anticorpi materni care să confere imunitate pasivă nou născutului și sugarului mic, până la vârsta la care acesta poate fi vaccinat (2 luni). Nu este necesară revaccinarea la sarcinile ulterioare, ci conform schemei pentru adulți (rapeluri cu dT la intervale de 10 ani).
In SUA există două variante de imunoprofilaxie DT la adult, inclusiv la femeile gravide.
1. – Adulții nevaccinați sau cu antecedente incerte de vaccinare DT, primesc o nouă serie de vaccin DT (3 doze: primele 2 administrate la un interval de cel puțin 4 săptămâni, iar ultima la un interval de 6-12 luni de la a 2-a doză). Dacă ultima serie completă a fost efectuată cu cel puțin 10 ani în urmă, vaccinul se administrează în doză unică.
2. – La persoanele care au efectuat complet întreaga schemă pediatrică, inclusiv administrările pentru adolescenți sau adulți tineri, se efectuează o singură administrare la 50 ani. (The American College of Physicians (ACP) Task Force on Adult Immunization ).
- Vaccinarea antipolio
Primovaccinarea se face la vârsta de 2, 4, 6 luni, urmată de rapelul 1 la vârsta de 12 luni și rapelul 2 la vârsta de 9 ani (clasa a 3-a).
Pentru programul național de imunizări se folosește VPO (vaccin polio oral, cu virusuri polio vii atenuate), preparatul VPOT. Trei doze vaccinale de VPO oferă o protecție de 95-100% împotriva celor 3 tipuri de virus polio. Deoarece vaccinarea se face pe cale orală, nu se administrează copiilor cu tulburări digestive importante (diaree), decât după remisiunea acestora.
Riscuri asociate cu vaccinul polio oral cu virusuri vii atenuate
Riscul de paralizie poliomielitică postvaccinală după administrarea de VPO este estimat la 1 / 2,5 milioane doze vaccinale (circa 8 cazuri / an în SUA și aprox. 15 cazuri / an în România). În afară de poliomielita paralitică postvaccinală, VPO poate fi responsabil și de apariția sdr. Guillain–Barré. La persoanele cu imunodeficiențe (de ex. SIDA), virusul din VPO poate provoca infecții invazive și deces.
VPO prezintă risc de contaminare a mediului cu poliovirusuri, datorită excreției în mediu și circulației de poliovirus derivat din vaccin. S-au raportat cazuri de poliomielită cu poliovirus derivat din vaccin la subiecții neimunizați. Din acest motiv copiii vaccinați recent cu VPO trebuie izolați în saloane separate, în cazul internării în spital.
Tendințe actuale în vaccinarea antipolio
În țările dezvoltate vaccinarea pe cale orală cu VPO ce conține virusuri vii atenuate a fost înlocuită cu vaccinarea pe cale injectabilă cu VPI ce conține virusuri polio inactivate, cu imunogenitate similară și efecte secundare minime. În cazul VPI, administrate injectabil, este evitat pasajul digestiv al virusurilor din vaccin și excretarea lor în mediu prin fecale. Se micșorează astfel riscul de contaminare a mediului cu poliovirusuri provenite din vaccin, limitând transmiterea poliovirusurilor sălbatice parțial inactivate (derivate din VPO) la persoanele susceptibile. Pe plan mondial există tendința înlocuirii vaccinului VPO cu VPI, în schemele naționale de vaccinare din țările dezvoltate. În România, VPI se folosește în programul național de imunizare numai pentru copiii instituționalizați (din maternități, spitale și leagăne de copii). Pentru copiii crescuți în familie există posibilitatea de a opta pentru variante de vaccinuri cu componentă VPI. Aceste vaccinuri se pot procura, contra cost, din farmacii. Se administrează conform calendarului național de vaccinări, după aceeași schemă de vaccinare ca și VPO.
- Vaccinarea antihepatită B
Dacă în SUA se acceptă că riscul de infecție este ridicat doar la copiii născuți din mame cu AgHBs pozitiv, pentru ceilalți copii riscul rămânând scăzut până la adolescență, în România CDC Atlanta consideră că infecția cu virus hepatitic B este practic endemică, fiind prezentă la toate grupele de vârstă.
Numeroase studii au demonstrat că vaccinul anti-HB, administrat copiilor cu mame AgHBs pozitive, are o eficacitate de 62-92% în funcție de doză, interval de administrare, tip de vaccin și starea antigenului matern.
Eficacitatea imunizării folosind vaccinul combinat cu imunoglobulină anti-HB (IGHB) este mai ridicată decât la vaccinul simplu.
Eficacitatea vaccinului se păstrează pe o perioadă ce variază între 3 și 11-12 ani, în ciuda scăderii nivelului anticorpilor. În România, vaccinul anti-HB se administrează la 2 ore de la naștere, la 2 luni și la 6 luni, urmat de un rapel la vârsta de 9 ani (în clasa a III-a).
- Vaccinarea ROR (împotriva rujeolei, oreionului și rubeolei)
A fost introdusă în schema de imunizare din România din 2004, înlocuind vaccinarea antirujeolică simplă. Se administrază o primă doză la vârsta de 12-15 luni, urmată de un rapel la vârsta de 6-7 ani (în clasa I). Se folosesc trivaccinuri cu virusuri vii atenuate. O singură doză de vaccin este foarte eficientă împotriva rujeolei, oreionului și rubeolei, folosirea sa ducând la scăderea semnificativă a incidenței celor 3 boli. Eșecuri de imunizare apar în aprox. 5% din cazuri, în cazul în care primovaccinarea se efectuează după vârsta de 15 luni. Revaccinarea previne apariția rujeolei, chiar și la cei la care nu s-a realizat seroconversia la prima vaccinare.
Efectele secundare sunt în general ușoare, la indivizii sănătoși. Rareori pot apărea trombocitopenie, urticarie sau anafilaxie (0,1-5 per 100.000 din cazuri). La copiii cu sistemul imunitar compromis (sindroame de imunodeficiență), folosirea vaccinurilor cu virusuri vii atenuate prezintă risc de deces cauzat de infecția virală cu virusul din vaccin.
Vaccinări cu recomandare selectivă
Nu vizează populația generală, fiind recomandate doar pentru grupele de populație expuse la factori de risc suplimentari, conform reglementărilor Direcției de Sănătate Publică.
- Vaccinări efectuate în situații epidemiologice speciale
Se efectuează acolo unde există risc de izbucniri epidemice: vaccinare anti-tifoidică, anti-dizenterică, anti-hepatită A (de ex. în regiunile unde s-au produs inundații).
- Vaccinări de necesitate
Se efectuează preventiv, post expunere (de ex. vaccinarea antirabică și antitetanică, în cazul mușcăturilor de animale, pentru prevenirea rabiei și tetanosului, vaccinarea antitetanică cu o doză de rapel, în cazul plăgilor tetanigene, vaccinarea antirujeolică a contacților de rujeolă, în primele 5 zile de la contact).
- Vaccinări de interes regional
Sunt necesare pentru cei ce călătoresc în zone endemice pentru anumite boli: vaccinarea anti-amarilică (împotriva febrei galbene), anti-pestoasă (împotriva ciumei), antiholerică. Se efectuează în centre speciale.
- Vaccinări de interes profesional
Se efectuează la personalul care, prin natura profesiei, este expus riscului de a contacta diverse boli (vaccinare anti-hepatitică B la personalul medical; vaccinare anti-leptospirotică, anti-carbunoasă, antirabică la personalul din zootehnie etc.). Unele din aceste vaccinări se efectuează în centre speciale.
- Vaccinări efectuate la grupele de risc
Vizează selectiv grupele de populație cu risc crescut pentru forme grave de boală și deces (bolnavi cronici sau vârste extreme: copii și bătrâni). În România, se încadrează în această categorie vaccinarea antigripală.
- Vaccinări efectuate în funcție de sex
Din această categorie fac parte: vaccinarea obligatorie a gravidelor în luna a VIII-a, cu o doză de rapel anti-diftero-tetanic (în scopul imunizării pasive a fătului, anticorpii materni trecând în sângele fetal, unde persistă și după naștere, aproximativ până la vârsta de 6 luni), și vaccinarea anti-rubeolică selectivă a fetelor (în clasa a VII-a), în scopul reducerii incidenței rubeolei congenitale.
Vaccinări opționale
Sunt vaccinări pentru profilaxia bolilor pentru care există vaccin specific, dar care nu este inclus în programele obligatorii de imunizare. Se efectuează în completarea vaccinărilor obligatorii, costul fiind suportat de cel vaccinat. Există variații de la o țară la alta: unele vaccinări, care sunt obligatorii în unele țări, pot fi opționale în alte țări. Un exemplu este vaccinarea împotriva Haemophilus Influenzae de tip B, care este obligatorie la copii în majoritatea țărilor din Uniunea Europeană, dar face parte din categoria vaccinărilor opționale în România. Vaccinările din categoria celor cu obligativitate selectivă sunt opționale pentru populația care nu corespunde criteriilor de selecție (de ex. vaccinarea antigripală, obligatorie în România pentru persoanele cu anumite boli cronice și persoanele peste 65 de ani, dar opțională pentru celelalte grupe de populație).
În România este disponibilă opțional efectuarea următoarelor vaccinări:
- Vaccinare împotriva Haemophilus influenzae tip b (Hib)
Vaccinurile conjugate cu Haemophilus Influenzae tip B se pot administra începând de la vârsta de 2 luni. Ideal este ca primo-vaccinarea să se efectueze la vârsta de 2, 4 și 6 luni, cu un rapel la 12 luni.
La cei nevaccinați anterior cu vârste între 6-11 luni, primovaccinarea se efectuează cu 2 doze de vaccin, administrate la interval de 4-8 săptămâni.
La copiii în vârstă de peste 12 luni, nevaccinați, și la adulții care prezintă factori de risc (fumători, splenectomizați etc.) se administrează o singură doză de vaccin.
- Vaccinare antivariceloasă
Vaccinul varicelos se poate administra începând de la vârsta de 1 an. Primovaccinarea se realizează cu o doză unică de vaccin, la cei între 1-12 ani, și cu 2 doze la interval de cel puțin 6 săptămâni, la cei peste 12 ani.
- Vaccinare antihepatitică A
Vaccinul hepatitic A se poate administra începând cu vârsta de 1 an și 9 luni. Primovaccinarea se face cu 2 doze: o doză inițială și a II-a doză la un interval cuprins între 6-12 luni. Pentru asigurarea imunității pe termen lung este necesară administrarea unor doze de rapel la intervale de 10 ani.
- Vaccinare antigripală
Se poate efectua începând de la vârsta de 6 luni. Este indicată o administrare anuală de vaccin, înaintea sezonului gripal (pentru România, în perioada octombrie-noiembrie, anual).
- Vaccinare antipneumococică
Streptococus pneumoniae (pneumococul) este unul din principalii agenți patogeni infecțioși la vârsta copilăriei, precum și la persoanele vârstnice și/sau care au boli cronice. Pneumococul colonizează tractul respirator superior și poate provoca următoarele tipuri de îmbolnăvire:
– infecții respiratorii superioare, incluzând otita medie și sinuzita
– pneumonie și alte infecții ale tractului respirator inferior
– infecție diseminată invazivă (bacteriemie, septicemie și meningită) care poate duce la deces.
Scopul vaccinării este de a preveni boala pneumococică invazivă cu ajutorul vaccinurilor pneumococice.
Grupe de risc la care este indicată vaccinarea antipneumococică
Persoane imunocompetente, în următoarele situații:
– vârste extreme: copii mici și persoane de peste 65 de ani
– boli cardiovasculare cronice, boli pulmonare cronice sau diabet zaharat
– bolnavi cu alcoolism, boli hepatice cronice sau pierderi de LCR
– persoane care trăiesc în medii sociale defavorizate sau în condiții de mediu speciale
– persoane cu asplenie anatomică sau funcțională
Persoane imunocompromise:
– persoane cu infecție HIV
– bolnavi cu leucemie, limfom, boală Hodgkin, mielom multiplu, malignități generalizate
– bolnavi cu insuficiență renală cronică, sindrom nefrotic, chimioterapie imunosupresivă, transplant de măduvă sau organe.
Vaccinarea antipneumococică la sugar și copilul mic (2 luni-2 ani) se efectuează cu vaccin pneumococic conjugat heptavalent. Vaccinul conține 7 antigene pneumococice polizaharidice conjugate cu CRM197 (o toxină difterică modificată). Ideal este ca vaccinarea să se înceapă la vârsta de 2 luni. În acest caz primovaccinarea cu 3 doze are o eficacitate de peste 95% împotriva bolilor pneumococice invazive cauzate de tulpinile acoperite de vaccin. Numărul de doze ce trebuie administrate depinde de vârsta la care se inițiază vaccinarea, astfel:
– La sugarul sub 6 luni primovaccinarea se efectuează cu 3 doze de vaccin, care se poate administa începând de la vârsta de 2 luni, cu intervale de minim 1 lună între doze. Se recomandă o doză de rapel în al 2-lea an de viață.
– La sugarii între 6-11 luni primovaccinarea se efectuează cu 2 doze de vaccin administrate la un interval de minim 1 lună între ele. Se recomandă o doză de rapel în al 2-lea an de viață.
– La copii de 12-23 de luni primovaccinarea se efectuează cu 2 doze la un interval de cel puțin 2 luni între ele. Nu a fost stabilită necesitatea unui rapel.
Vaccinarea antipneumococică la adult și la copilul peste 2 ani se poate efectua fie cu vaccin pneumococic conjugat heptavalent, fie cu vaccin pneumococic 23-valent, neconjugat, care conține 23 de componente polizaharidice capsulare.
Administrarea vaccinului pneumococic conjugat nu înlocuiește utilizarea vaccinurilor pneumococice polizaharidice 23-valente la copiii cu vârste de 24 de luni sau mai mari, din grupele de risc față de boală pneumococică invazivă. Copiilor din grupele de risc, cu vârste de 24 de luni sau mai mari, care au fost imunizați anterior cu vaccin conjugat heptavalent, trebuie să li se administreze ulterior vaccin pneumococic polizaharidic 23-valent, în scopul de a extinde imunitatea acestora față de mai multe tulpini de pneumococ. Intervalul minum dintre administrarea vaccinului pneumococic conjugat heptavalent și administrarea vaccinului pneumococic polizaharidic 23-valent este de 8 săptămâni.
Gradul de eficacitate al vaccinului neconjugat variază între 21-81% (la adult), fiind cel mai scăzut la subiecții imunodepresivi. La copiii cu vârsta între 2 și 5 ani eficacitatea vaccinului neconjugat este de aproximativ 63%. Vaccinarea inițială se efectuează începând de la vârsta de 2 ani, la categoriile de risc, cu o doză unică de vaccin, inclusiv la cei vaccinați anterior cu vaccin heptavalent. Este eficace pentru o perioadă de 4-5 ani. Pentru asigurarea imunității pe termen lung este necesară administrarea unor doze de rapel la intervale de 5 ani.
- Vaccinare antimeningococică
Neisseria meningitidis (meningococul) este un diplococ Gram negativ asociat, în general, unui portaj nazo-faringian asimptomatic, dar care poate provoca uneori infecții localizate sau invazive. Boala meningococică cuprinde un grup de boli de gravitate variabilă, de la bacteriemie ocultă la septicemie fulminantă și fatală. Are o distribuție universală, apărând de obicei sub formă de cazuri sporadice, cu creșteri periodice ale incidenței la intervale de 8-12 ani.
Majoritatea infecțiilor sunt produse de cinci serogrupuri (A, B, C, Y, W-135), clasificate după polizaharidul capsular. Serogrupurile A, B și C sunt responsabile de 80-90% din cazurile de boală meningococică. Serogrupul A produce în mod obișnuit epidemii în așa-numita „centură a meningitei” (Africa Ecuatorială, Orientul Mijlociu și sud-estul Asiei). Serogrupul B predomină în Europa, America de Nord și Australia, producând cazuri sporadice de boală sau endemii, cu un vârf de incidență a infecției la copiii sub 5 ani. Boala cu serogrupul C se manifestă frecvent epidemic, predominant în America de Sud, dar în ultimii ani s-a înregistrat o creștere a numărului de cazuri și în Europa, Canada și S.U.A., cu vârfuri de incidență la copiii sub 5 ani și la adolescenții între 15-19 ani. Serogrupul W135 a fost asociat recent cu izbucnirea unei epidemii printre persoanele aflate în pelerinaj la Mecca în anul 2000 (99 de cazuri).
Indicele de mortalitate în cazul bolii invazive, este, în medie, de 10%, fiind mai ridicat în caz de septicemie (meningococemie). Boala provocată de serotipul C se asociază cu un indice mai ridicat de septicemie și mortalitate, în special la adolescenți. Incidența bolii invazive variază mult în lume. De exemplu, în Canada, incidența bolii meningococice invazive este inferioara incidenței altor infecții bacteriene invazive, cum ar fi bolile pneumococice, în timp ce în Marea Britanie (înainte de introducerea vaccinării) incidența bolii meningococice invazive era de patru ori mai mare.
Până recent, vaccinurile meningococice erau compuse din polizaharide capsulare purificate adresate cel puțin unui serogrup (vaccinuri monovalente, bivalente și tetravalente, dar nu și pentru serogrupul B, prea puțin imunogen). Vaccinurile cele mai utilizate în lume erau vaccinul tetravalent A, C, Y, W-135 și vaccinul bivalent A+C.
Deși imunogene și eficace la copilul mare și la adult, aceste vaccinuri neconjugate sunt puțin imunogene la sugari, cărora nu le asigură protecție îndelungată, din cauza incapacității lor de a suscita memoria imunologică la această grupă de vârstă.
Vaccinarea antimeningococică era considerată până recent a fi necesară doar în cazuri speciale: la contacții cazurilor de meningită cu un serogrup cuprins în vacccin, la cei din categoriile de risc (enumerate la vaccinul antipneumococic), în epidemii, celor care călătoreau în zonele cu risc crescut (Africa, India, Arabia), peste vârsta de 2 ani. Vaccinul tetravalent se recomandă copiilor cu asplenie funcțională sau anatomică, cu deficiențe imunologice congenitale sau dobândite.
Vaccinarea antimeningococică azi
În prezent, pe lângă vaccinurile neconjugate, sunt omologate vaccinuri meningococice de grup C conjugate, de data aceasta sigure și imunogene pentru sugar, copilul mic și adult. Aceste vaccinuri au fost introduse recent (1999) în programele naționale de imunizare din unele țări europene, cum ar fi Marea Britanie și Spania. Introducerea lor a favorizat o scădere imediată și remarcabilă a bolii meningococice invazive în rândul cohortelor imunizate. Datorită riscului crescut de deces în cazul bolii meningococice invazive și dată fiind inocuitatea, imunogenitatea și eficiența vaccinului, este recomandabil ca toți copiii să fie imunizați cu un vaccin antimeningococic C conjugat, nu numai cei din grupele de risc.
Vaccinarea cu un vaccin meningococic C conjugat, se realizează astfel:
- – La sugari, vaccinul se administrează la vârsta de 2, 4 și 6 luni.
- – La sugari între 4 și 11 luni neimunizați anterior, li se recomandă 2 doze de vaccin la interval de cel puțin 4 săptămâni.
- – La copii peste vârsta de 1 an, adolescenți și adulți tineri neimunizați anterior se administrează o doză unică de vaccin.
Vaccinarea antimeningococică în România
Vaccinul meningococic C conjugat nu se comercializează deocamdată în România. Dintre vaccinurile neconjugate, în anul 2007 sunt disponibile pentru vaccinare opțională vaccinuri meningococice bivalente A+C (polizaharidice, neconjugate).
Imunizarea în context epidemiologic de focar (la contacți) se poate face începând de la vârsta de 4 luni. (Pentru imunizare de lungă durată se recomandă un rapel după vârsta de 2 ani). Rata seroconversiei la copiii vaccinați sub vârsta de 2 ani cu vaccin neconjugat este mai scăzută pentru serogrupul C, dar este bună față de serogrupul A, chiar și la sugarii vaccinați de la vârsta de 6 luni
Imunizarea în context general ne-epidemic cu vaccin neconjugat se poate face de la vârsta de 2 ani, când se obține o rată optimă a seroconversiei cu o doză unică de vaccin neconjugat.
Efecte secundare: reacțiile sistemice sunt rare, iar cele locale apar în 10% din cazuri, cel mai frecvent fiind descris eritemul local, cu durată de 1-2 zile.
Reacții adverse și efecte secundare postvaccinale
Orice incident medical care poate fi asociat temporal cu o vaccinare este o reacție adversă postvaccinală. Legătura temporală între vaccinare și efectul advers nu implică obligatoriu o relație cauzală. În funcție de cauza lor, reacțiile adverse pot fi:
- Reacții induse de vaccin: sunt efecte asociate cu proprietățile intrinseci ale vaccinului și cu răspunsul individual al organismului vaccinat, care din punct de vedere biologic, nu este de așteptat să se producă în absența vaccinării.
- Reacții potențate de vaccin (reacții care se pot produce și în alte situații, la organismele susceptibile, dar care sunt precipitate de vaccinare)
- Defecte de fabricație sau erori de manipulare (vicii de producție, manipulare sau administrare)
- Coincidențe (reacții care apar după administrarea unui vaccin, fără a se putea stabili o relație cauzală)
Studii asupra unor populații mari au demonstrat că nu există nicio legătură între vaccinări, autism și thimerosal.[3] Studiul lui Andrew Wakefield care a inițiat o campanie de presă și a determinat unii părinți să nu-și vaccineze copiii a fost discreditat iar jurnalistul de investigație Brian Deer a arătat că datele folosite în studiu au fost o fraudă științifică.[4]